jueves, 21 de julio de 2011
jueves, 30 de junio de 2011
domingo, 16 de enero de 2011
RECOMENDACIONES PARA LOS PADRES SOBRE LA PRIMERA CONSULTA Y TRATAMIENTO ODONTOLOGICO DE SUS HIJOS













★La primera visita al dentista debe hacerse entre 1 y 3 años de edad.
★Los padres no deben esperar a detectar alguna alteración o a que el niño tenga dolor.
★Es positiva una primera visita donde al niño no se le practique ningún tratamiento.
★Esto ayuda a que se inicie una relación cordial y confiada con el profesional de la odontología y en general con el cuidado de sus dientes.
★A partir de la primera visita es aconsejable llevar el niño a revisiones dos veces al año.
★En la primera visita a la clínica dental los padres deben acompañar al niño y estar presentes durante la misma.
★En ella, el odontólogo hará solo un examen clínico del niño y su historia clínica.
★También explicará a los padres la posible necesidad de un tratamiento dental y en lo que consistirá este.
★En sucesivas visitas los padres no deben pasar al área del sillón odontológico para que el odontólogo pueda establecer una relación directa con el niño.
★Para que el niño no se sienta abandonado y esté tranquilo es una buena estrategia que la madre deje el bolso o alguna prenda a la vista del pequeño.
★Si a pesar de ello el niño llora los padres no deben inquietarse ya que es una reacción normal a lo desconocido.
★Si el dentista tiene experiencia en el manejo de los niños sabrá cómo aplacar esta conducta y hacer que el niño no se asuste.
★Muchos niños lloran para reclamar la presencia de los padres, por lo que no se debe caer en la trampa de entrar en el consultorio y dejar que el profesional maneje la situación.
★Hemos de saber que si se requiere nuestra presencia el odontólogo nos va avisar.
★Si el niño se porta bien hemos de recompensar su actitud para reforzar este comportamiento en visitas sucesivas.
★En caso contrario no es recomendable castigarlo ya que esto aumentaría la sensación negativa que el niño tiene ante la visita dental.
★Nunca se debe amenazar al niño con llevarlo al dentista o al médico si se porta mal ya que asociará a estos profesionales con algo malo.
★Tampoco se debe llevar al niño a la consulta mediante engaños, ya que pensará que es algún sitio malo.
★Los padres deben explicar al niño que el dentista va a ver su boca, y le va a ver cuantos dientes tiene y a hablar con ellos.
★Conviene obviar palabras como dolor, daño, etc. y no hacer comentarios del tipo "no te va a doler" que hacen al niño ponerse a la defensiva.
★Si el niño ha sido colaborador es aconsejable reforzar su buen comportamiento con elogios y algún premio.
★Es positivo explicarle lo bueno que es haber ido a la consulta para que sus dientes estén siempre sanos y aprovechar para iniciarle en los hábitos de higiene dental.













TRATAMIENTO DEL DIENTE AVULSIONADO
La avulsión dentaria es la expulsión de un diente por una causa traumática como puede ser:
· Caída de una bicicleta.
· Un tropezón.
· Golpes a la altura de la base de la nariz ocasionados por juegos violentos.
· La práctica de algunos deportes sin protector bucal.
La avulsión puede ocurrir tanto en los dientes temporarios como en los permanentes.
La diferencia es el tratamiento, ya que los temporarios no se reimplantan.
Cuando ocurre la avulsión de un diente estamos ante una emergencia.
Se debe actuar con tranquilidad y rapidez, de esto depende el éxito del tratamiento
El diente debe ser reubicado dentro de los 30 minutos ya que tiene mayores posibilidades de reinsertarse con éxito.
Hay algunos pasos a seguir que son muy sencillos y fundamentales para el éxito del futuro tratamiento:
· Recuerde que es una Emergencia, por lo tanto se debe actuar con rapidez pero sin perder la calma.
· Se debe buscar el diente.
· Caída de una bicicleta.
· Un tropezón.
· Golpes a la altura de la base de la nariz ocasionados por juegos violentos.
· La práctica de algunos deportes sin protector bucal.
La avulsión puede ocurrir tanto en los dientes temporarios como en los permanentes.
La diferencia es el tratamiento, ya que los temporarios no se reimplantan.
Cuando ocurre la avulsión de un diente estamos ante una emergencia.
Se debe actuar con tranquilidad y rapidez, de esto depende el éxito del tratamiento
El diente debe ser reubicado dentro de los 30 minutos ya que tiene mayores posibilidades de reinsertarse con éxito.
Hay algunos pasos a seguir que son muy sencillos y fundamentales para el éxito del futuro tratamiento:
· Recuerde que es una Emergencia, por lo tanto se debe actuar con rapidez pero sin perder la calma.
· Se debe buscar el diente.
· Una vez que se encuentra se debe tomar por la corona y no por la raíz.
· De esa manera no se lastima el ligamento periodontal, que es un tejido pegado a la raíz y es el que une al diente con el hueso alveolar.
· Sus células pueden mantener la vitalidad de acuerdo al medio de almacenaje.
· El otro tejido que se daña cuando el diente es expulsado de la cavidad que lo aloja es la pulpa dentaria, la cual se necrosa por la falta de circulación en un 99% de los casos y esto obliga a su extirpación.
· Lavarlo con agua.
· No se debe cepillar ni usar detergentes y/o desinfectantes, para no lastimar el ligamento periodontal y no agregar un daño adicional a este tejido.
· Guardarlo en un medio húmedo para mantener la vitalidad del ligamento periodontal.
· En niños grandes y adultos que comprenden y colaboran con este procedimiento se puede almacenar la pieza en la boca del paciente.
· Si el niño es pequeño o el adulto es aprensivo, se corre el riesgo que se lo trague, por lo que es mejor ponerlo en un vaso de agua o leche.
· Está última es un muy buen medio de preservación porque tiene la misma presión osmótica que la pieza dentaria, es pasteurizada, libre de gérmenes y de fácil disponibilidad.
· Concurrir al odontólogo en forma inmediata para qué decida qué tratamiento se debe realizar.

MEDIDAS PREVENTIVAS EN ODONTOLOGIA
El primer paso para prevenir una enfermedad es conocerla y en este apartado haremos una breve descripción de las principales patologías de la boca y su prevención:
La Placa Dental:
La placa dental debe ser eliminada mediante:
La Placa Dental:
La placa dental debe ser eliminada mediante:
Cepillado dental:
El método más eficaz, sencillo y cómodo para eliminar placa bacteriana, con ello hacemos prevención evitamos las enfermedades más frecuentes causadas por la placa: caries y enfermedad periodontal.
Dentrificos y colutorios
Los dentífricos son conocidos como pastas de dientes y desde antaño se han usado para contribuir a la limpieza de los dientes.
Otros metodos:
Los espacios interdentarios y las caras de las piezas dentarias que están en contacto, acumulan mucha placa dental y es difícil eliminarla con el cepillo dental.
Por ello disponemos de otros instrumentos como:
· Seda o Hilo dental
· Cepillos interdentales
· Palillos
· Conos o estimuladores de goma
· Irrigadores
· Cepillos eléctricos
Caries:
La mejor prevención contra las caries es la utilización del FLÚOR y el SELLADO DE FISURAS.
Fluor:
El objetivo del flúor es formar fluorapatita en el periodo post eruptivo de las piezas dentarias. La aplicación puede realizarse de varias formas:
· Colutorios (enjuagues)
· Geles
· Barnices
· Dentífricos
A nivel domiciliario usamos dentífricos y colutorios de baja concentración.
Sellado de Fosas y Fisuras:
Se realiza en la Clínica dental mediante la colocacion de un material sellador en las fosas y fisuras de las caras oclusales de premolares y molares.
Disfuncion de la Articulación Temporomandibular:
La mejor prevención de la disfunción temporomandibular es el control de los factores contributivos.
· Maloclusiones dentarias: tratamientos de ortodoncia
· Muelas del juicio incluidas: extracciones quirúrgicas
· Bruxismo (hábito de apretar o rechinar los dientes): control del hábito diurno y placa de descarga nocturna
· Ansiedad, estrés, depresión: relajación, psicoterapia, tratamiento psiquiátrico y farmacológico
· Hábitos posturales: modificación de los hábitos posturales
· Alteraciones del sueño: estudio y tratamiento
DENTICION TEMPORAL Y DENTICION DEFINITIVA
La dentición temporal, primaria, decidua o de leche es la que comienza a aparecer en los niños de 6-8 meses y termina de salir hacia los 24-36 meses.
Permanece en boca sin estar acompañada de dientes permanentes hasta aproximadamente los 6 años de edad.
Se trata de dientes de un tamaño más pequeño que el de los dientes definitivos.
También son dientes más achatados y más blancos.
Recordemos que la dentición temporal consta de 20 dientes:
· Incisivos centrales: 2 superiores y 2 inferiores.
· Incisivos laterales: 2 superiores y 2 inferiores.
· Caninos (colmillos): 2 superiores y 2 inferiores.
· Primeros molare temporales: 2 superiores y 2 inferiores.
· Segundos molares temporales: 2 superiores y 2 inferiores.
Los retrasos en la erupcion no deben preocuparnos siempre que no sean mas de dos a tres meses.
Un retraso de más de 4-6 meses puede hacer conveniente una consulta con un profesional.
Pero siempre que la erupción se vaya produciendo de manera normal, más que de retraso o precocidad, preferiremos hablar de ritmo de erupción más o menos rápido.
La secuencia de erupción de los dientes temporales sería la siguiente:
· Incisivos centrales inferiores: A los 6-10 meses de edad.
· Incisivos centrales superiores: 8-12 meses.
· Incisivos laterales superiores: 9-13 meses.
· Incisivos laterales inferiores: 10-16 meses.
· Primeros molares superiores: 13-19 meses en niños y 14-18 meses en niñas.
· Primeros molares inferiores: 14-18 meses.
· Caninos inferiores: 15-21 meses.
· Caninos superiores: 16-22 meses.
· Segundos molares temporales inferiores: 23-31 meses en niños y 24-30 en niñas.
· Segundos molares superiores: 25-33 meses.
La dentición permanente o definitiva es la que comienza a aparecer en los niños hacia los 6 años y que ya no tiene recambio (pues no hay una tercera dentición) por lo que tendrá que conservarse durante el resto de la vida del individuo.
Durante unos años, coexisten en la boca dientes de leche y dientes definitivos, es lo que se conoce como periodo de dentición mixta.
La dentición permanente se completa con la erupción de los terceros molares o cordales, que se conocen popularmente como muelas del juicio.
Los dientes permanentes tienen un tamaño más grande que los dientes temporales, acorde con el mayor tamaño de los huesos (y de los arcos dentarios) que se ha ido produciendo desde edades tempranas.
También son dientes más alargados y menos blancos.
Recordemos que la dentición permanente consta de 32 dientes:
· Incisivos centrales: 2 superiores y 2 inferiores.
· Incisivos laterales: 2 superiores y 2 inferiores.
· Caninos (colmillos): 2 superiores y 2 inferiores.
· Primeros premolares: 2 superiores y 2 inferiores.
· Segundos premolares: 2 superiores y 2 inferiores.
· Primeros molares: 2 superiores y 2 inferiores.
· Segundos molares: 2 superiores y 2 inferiores.
· Terceros molares: 2 superiores y 2 inferiores.
Los últimos dientes en erupcionar son los terceros molares o muelas del juicio.
13 años.
Permanece en boca sin estar acompañada de dientes permanentes hasta aproximadamente los 6 años de edad.
Se trata de dientes de un tamaño más pequeño que el de los dientes definitivos.
También son dientes más achatados y más blancos.
Recordemos que la dentición temporal consta de 20 dientes:
· Incisivos centrales: 2 superiores y 2 inferiores.
· Incisivos laterales: 2 superiores y 2 inferiores.
· Caninos (colmillos): 2 superiores y 2 inferiores.
· Primeros molare temporales: 2 superiores y 2 inferiores.
· Segundos molares temporales: 2 superiores y 2 inferiores.
Los retrasos en la erupcion no deben preocuparnos siempre que no sean mas de dos a tres meses.
Un retraso de más de 4-6 meses puede hacer conveniente una consulta con un profesional.
Pero siempre que la erupción se vaya produciendo de manera normal, más que de retraso o precocidad, preferiremos hablar de ritmo de erupción más o menos rápido.
La secuencia de erupción de los dientes temporales sería la siguiente:
· Incisivos centrales inferiores: A los 6-10 meses de edad.
· Incisivos centrales superiores: 8-12 meses.
· Incisivos laterales superiores: 9-13 meses.
· Incisivos laterales inferiores: 10-16 meses.
· Primeros molares superiores: 13-19 meses en niños y 14-18 meses en niñas.
· Primeros molares inferiores: 14-18 meses.
· Caninos inferiores: 15-21 meses.
· Caninos superiores: 16-22 meses.
· Segundos molares temporales inferiores: 23-31 meses en niños y 24-30 en niñas.
· Segundos molares superiores: 25-33 meses.
La dentición permanente o definitiva es la que comienza a aparecer en los niños hacia los 6 años y que ya no tiene recambio (pues no hay una tercera dentición) por lo que tendrá que conservarse durante el resto de la vida del individuo.
Durante unos años, coexisten en la boca dientes de leche y dientes definitivos, es lo que se conoce como periodo de dentición mixta.
La dentición permanente se completa con la erupción de los terceros molares o cordales, que se conocen popularmente como muelas del juicio.
Los dientes permanentes tienen un tamaño más grande que los dientes temporales, acorde con el mayor tamaño de los huesos (y de los arcos dentarios) que se ha ido produciendo desde edades tempranas.
También son dientes más alargados y menos blancos.
Recordemos que la dentición permanente consta de 32 dientes:
· Incisivos centrales: 2 superiores y 2 inferiores.
· Incisivos laterales: 2 superiores y 2 inferiores.
· Caninos (colmillos): 2 superiores y 2 inferiores.
· Primeros premolares: 2 superiores y 2 inferiores.
· Segundos premolares: 2 superiores y 2 inferiores.
· Primeros molares: 2 superiores y 2 inferiores.
· Segundos molares: 2 superiores y 2 inferiores.
· Terceros molares: 2 superiores y 2 inferiores.
Los últimos dientes en erupcionar son los terceros molares o muelas del juicio.
13 años.
MALPOSICIÓN DENTARIA
Una malposición dentaria es cuando uno o varios dientes están situados en posición anormal.
Para comprender las diferentes maloclusiones debemos conocer la oclusión normal.
La malposición dentaria conlleva que las piezas dentarias superiores e inferiores no articulen, encajen o engranen con normalidad, y por tanto es causa de maloclusión dentaria.
Las maloclusiones dentarias se clasifican según sus causas: dentarias, esqueléticas, funcionales y mixtas.
El origen de las maloclusiones dentarias es la malposición de los dientes, siendo normales las bases óseas (maxilar superior y mandíbula).
En las maloclusiones óseas el defecto está en las bases óseas.
Pueden ser debidas a falta o exceso de crecimiento de los maxilares y a una malposición del macizo craneofacial.
Las maloclusiones funcionales se deben generalmente a una alteración en la dinámica mandibular por alteraciones musculares que conduce a una oclusión dentaria anormal.
Maloclusión de Clase I:
Cuando existen malposiciones dentarias y la relación molar es de normoclusión, decimos que tenemos una maloclusión de clase I.
Las maloclusiones de clase I suelen ser dentarias, las relaciones basales óseas son normales y en general los problemas dentarios suelen estar en el grupo anterior (de canino a canino).
Podemos encontrar en la clase I diferentes posiciones dentarias, aunque también las podremos encontrar en otros tipos de maloclusiones.
· Apiñamientos
· Espaciamientos
· Mordidas cruzadas anteriores y posteriores
· Modidas abiertas
· Caninos elevados
· Malposición individual de una o más piezas dentarias
Maloclusiones de Clase II:Las maloclusiones de clase 2 se llaman también distoclusiones, ya que el posición de máxima intercuspidación, el primer molar permanente inferior ocluye a distal del superior, o sea está más retrasado.
Las maloclusiones de clase 2 se subdividen en:
· División 1
· División 2
La maloclusión de clase 2 división 1 se caracteriza por ser una distoclusión y además presenta casi siempre :
· Gran resalte de los incisivos superiores. El maxilar superior suele estar adelantado y la mandíbula retruida, solo la cefalometria nos dará con exactitud la discrepancia ósea.
· Puede haber mordida abierta anterior
· Las arcadas son estrechas de forma triangulares y por tanto son frecuentes los apiñamientos dentarios.
· Los incisivos superiores pueden descansar sobre el labio inferior.
La maloclusión de clase 2 división 2 es una distoclusión que se caracteriza por :
· Gran sobremordida vertical
· Vestibuloversión de los incisivos laterales superiores
· Linguoversión de los incisivos centrales superiores
· Suelen ser arcadas dentarias amplias, cuadradas.
· Suelen tener la curva de Spee muy marcada
Maloclusiones de Clase III:
Se llaman mesioclusiones, debido a que el primer molar inferior está más a mesial que el superior cuando los maxilares están en máxima intercuspidación. Se suelen caracterizar por.
Mesioclusión
Mordida cruzada anterior y puede haber mordida cruzada posterior.
En general mandíbulas grandes y maxilares superiores pequeños. Se llaman progenies y prognatismos mandibulares.
Son maloclusiones hereditarias.

Para comprender las diferentes maloclusiones debemos conocer la oclusión normal.
La malposición dentaria conlleva que las piezas dentarias superiores e inferiores no articulen, encajen o engranen con normalidad, y por tanto es causa de maloclusión dentaria.
Las maloclusiones dentarias se clasifican según sus causas: dentarias, esqueléticas, funcionales y mixtas.
El origen de las maloclusiones dentarias es la malposición de los dientes, siendo normales las bases óseas (maxilar superior y mandíbula).
En las maloclusiones óseas el defecto está en las bases óseas.
Pueden ser debidas a falta o exceso de crecimiento de los maxilares y a una malposición del macizo craneofacial.
Las maloclusiones funcionales se deben generalmente a una alteración en la dinámica mandibular por alteraciones musculares que conduce a una oclusión dentaria anormal.
Maloclusión de Clase I:
Cuando existen malposiciones dentarias y la relación molar es de normoclusión, decimos que tenemos una maloclusión de clase I.
Las maloclusiones de clase I suelen ser dentarias, las relaciones basales óseas son normales y en general los problemas dentarios suelen estar en el grupo anterior (de canino a canino).
Podemos encontrar en la clase I diferentes posiciones dentarias, aunque también las podremos encontrar en otros tipos de maloclusiones.
· Apiñamientos
· Espaciamientos
· Mordidas cruzadas anteriores y posteriores
· Modidas abiertas
· Caninos elevados
· Malposición individual de una o más piezas dentarias
Maloclusiones de Clase II:Las maloclusiones de clase 2 se llaman también distoclusiones, ya que el posición de máxima intercuspidación, el primer molar permanente inferior ocluye a distal del superior, o sea está más retrasado.
Las maloclusiones de clase 2 se subdividen en:
· División 1
· División 2
La maloclusión de clase 2 división 1 se caracteriza por ser una distoclusión y además presenta casi siempre :
· Gran resalte de los incisivos superiores. El maxilar superior suele estar adelantado y la mandíbula retruida, solo la cefalometria nos dará con exactitud la discrepancia ósea.
· Puede haber mordida abierta anterior
· Las arcadas son estrechas de forma triangulares y por tanto son frecuentes los apiñamientos dentarios.
· Los incisivos superiores pueden descansar sobre el labio inferior.
La maloclusión de clase 2 división 2 es una distoclusión que se caracteriza por :
· Gran sobremordida vertical
· Vestibuloversión de los incisivos laterales superiores
· Linguoversión de los incisivos centrales superiores
· Suelen ser arcadas dentarias amplias, cuadradas.
· Suelen tener la curva de Spee muy marcada
Maloclusiones de Clase III:
Se llaman mesioclusiones, debido a que el primer molar inferior está más a mesial que el superior cuando los maxilares están en máxima intercuspidación. Se suelen caracterizar por.
Mesioclusión
Mordida cruzada anterior y puede haber mordida cruzada posterior.
En general mandíbulas grandes y maxilares superiores pequeños. Se llaman progenies y prognatismos mandibulares.
Son maloclusiones hereditarias.

PERICORONITIS
Es la infección de a encía que cubre un diente que no ha salido del todo, por lo general, una muela del juicio inferior.
Este capuchón de encía que cubre parcialmente la muela atrapa restos alimenticios facilitando un lugar favorable para el desarrollo de ciertos microorganismos de la cavidad bucal y producir así una infección.
Es la infección del tejido gingival que rodea a un diente parcialmente erupcionado.
La pericoronaritis es un proceso infeccioso agudo caracterizado por la inflamación del tejido blando que rodea el diente retenido.
La presencia de un espacio virtual entre la corona del diente y el capuchón gingival permite un medio de cultivo muy favorable para el desarrollo de gérmenes.
Cuando aparece, la encía que rodea al diente está inflamada y edematosa.A la presión del tejido, puede drenar un contenido seroso y purulento.Suele ser doloroso y en ocasiones se produce limitación en la apertura bucal (trismo).
En los casos más severos aparece fiebre, adenopatías y afectación del estado general.
La pericoronaritis puede complicarse con la aparición de un absceso submucoso, que en ausencia de tratamiento correcto, podría llegar a producir una infección orofacial de origen dental.
Es de mucha utilidad la realización de una ortopantomografía para valorar la vía de erupción de los terceros molares.
La pericoronaritis es un proceso infeccioso agudo que se observa en pacientes jóvenes de entre la segunda y la tercera década de la vida.
La infección pericoronaria en la infancia se asocia con la erupción de los dientes
Ocasionalmente los abscesos pueden transformarse en celulitis y provocar no solo reacciones locales, sino también sistémicas que se asocian con fiebre.
La pericoronaritis tiene manifestaciones clínicas comunes, independientes de su forma clínica de presentación, que serán descritas a continuación:
• Se observa en la infancia, la niñez y en los comienzos de la edad adulta, de 20 a 30 años de edad y frecuentemente en zona de terceros molares inferiores.
• Dolor punzante.
• Tejido pericoronario enrojecido y edematoso.
• La inflamación se extiende a los tejidos blandos adyacentes.
• Amigdalitis y absceso peritonsilar o faríngeo.
• Puede observarse presencia de pus.
• Dificultad a la masticación.
• Presencia de trismo o limitación a la apertura bucal.
• Halitosis.
• Disfagia.
• Afectación del estado general (escalofrío, hipertermia o fiebre).
Tratamiento
El tratamiento antibiótico recomendado es la amoxicilina 500 mg cada 8 h durante 5-8 días. En caso de alergia se utiliza la clindamicina 150-300 mg cada 6 h durante 5-8 días, o la claritromicina 250-500 mg cada 12 h durante 5-8 días.
Este capuchón de encía que cubre parcialmente la muela atrapa restos alimenticios facilitando un lugar favorable para el desarrollo de ciertos microorganismos de la cavidad bucal y producir así una infección.
Es la infección del tejido gingival que rodea a un diente parcialmente erupcionado.
La pericoronaritis es un proceso infeccioso agudo caracterizado por la inflamación del tejido blando que rodea el diente retenido.
La presencia de un espacio virtual entre la corona del diente y el capuchón gingival permite un medio de cultivo muy favorable para el desarrollo de gérmenes.
Cuando aparece, la encía que rodea al diente está inflamada y edematosa.A la presión del tejido, puede drenar un contenido seroso y purulento.Suele ser doloroso y en ocasiones se produce limitación en la apertura bucal (trismo).
En los casos más severos aparece fiebre, adenopatías y afectación del estado general.
La pericoronaritis puede complicarse con la aparición de un absceso submucoso, que en ausencia de tratamiento correcto, podría llegar a producir una infección orofacial de origen dental.
Es de mucha utilidad la realización de una ortopantomografía para valorar la vía de erupción de los terceros molares.
La pericoronaritis es un proceso infeccioso agudo que se observa en pacientes jóvenes de entre la segunda y la tercera década de la vida.
La infección pericoronaria en la infancia se asocia con la erupción de los dientes
Ocasionalmente los abscesos pueden transformarse en celulitis y provocar no solo reacciones locales, sino también sistémicas que se asocian con fiebre.
La pericoronaritis tiene manifestaciones clínicas comunes, independientes de su forma clínica de presentación, que serán descritas a continuación:
• Se observa en la infancia, la niñez y en los comienzos de la edad adulta, de 20 a 30 años de edad y frecuentemente en zona de terceros molares inferiores.
• Dolor punzante.
• Tejido pericoronario enrojecido y edematoso.
• La inflamación se extiende a los tejidos blandos adyacentes.
• Amigdalitis y absceso peritonsilar o faríngeo.
• Puede observarse presencia de pus.
• Dificultad a la masticación.
• Presencia de trismo o limitación a la apertura bucal.
• Halitosis.
• Disfagia.
• Afectación del estado general (escalofrío, hipertermia o fiebre).
Tratamiento
El tratamiento antibiótico recomendado es la amoxicilina 500 mg cada 8 h durante 5-8 días. En caso de alergia se utiliza la clindamicina 150-300 mg cada 6 h durante 5-8 días, o la claritromicina 250-500 mg cada 12 h durante 5-8 días.
BLANQUEAMIENTO DENTAL
Según una encuesta de la Academia Americana de Odontología Cosmetica (AACD)
- Más del 92% de adultos norteamericanos está de acuerdo en que una sonrisa atractiva constituye un recurso social importante
- Un 88% siempre recuerdan a alguien con una sonrisa especialmente atractiva
- El 85% coinciden en que una sonrisa poco atractiva no atrae a las personas del sexo opuesto
- Un 74% están de acuerdo en que una sonrisa poco atractiva puede disminuir las oportunidades de éxito profesional
- Sólo el 50% de los norteamericanos están satisfechos con su sonrisa
El blanqueamiento dental puede realizarse a un conjunto de dientes comprometidos estéticamente ó bien a un sólo diente que pueda haberse oscurecido tras una endodoncia ó trauma dental
Así pues el blanqueamiento dental puede ser:
blanqueamiento dental interno (en dientes no vitales únicamente)
blanqueamiento dental externo
BLANQUEAMIENTO INTERNO
Si se trata de un diente endodonciado se recurre a la técnica del blanqueamiento interno (se desarrolla en otro apartado y se incluyen varios artículos al respecto en "acceso a profesionales") que puede complementarse a su vez con las técnicas .
BLANQUEAMIENTO EXTERNO
Las técnicas actuales de blanqueamiento se basan en la utilización de dos productos:
- peróxido de carbamida (en general para tratamientos ambulatorios)
- peroxido de hidrógeno ( básicamente para tratamientos en Clínica)
La intensidad de blanqueamiento dependerá de cada paciente, de su color particular que deberá ser estudiado por el especialista para determinar las expectativas del blanqueamiento.
Responden bien casi todos los dientes excepto aquellos con tinciones por tetraciclinas (colores marrones ó grises). Se recomienda el blanqueamiento ambulatorio por un período más largo que puede llegar a los tres ó seis meses.
Consideraciones previas importantes
Todas las técnicas de blanqueamiento funcionan, sólamente debemos escoger un producto de reconocido prestigio ó del que tengamos buenas referencias y saber qué pacientes son los adecuados para unos buenos resultados.
Indicaciones del blanqueamiento vital
- envejecimiento
- hábitos
- calcificación pulpar
- fluorosis
- tetraciclinas
- dentinogénesis imperfecta
Contraindicaciones específicas para el blanqueamiento vital
- dientes sensibles
- exposiciones dentinarias
- exposiciones radiculares
- unión amelocementaria abierta (10% de la población)
Contraindicaciones generales para el blanqueamiento (vital ó no vital)
- traumatismos dentales
- resabsorción radicular
- defectos de desarrollo del esmalte
- pérdida importante del esmalte
- grietas ó fisuras
- caries
- enfermedad periodontal sin tratar
- pigmentación provocada por corrosión de amalgamas (sólo saldrán quitándolas con una fresa)
- composites mal ajustados
- dientes con grandes restauraciones u obturaciones repetidas en el mismo diente
- dientes muy oscuros
- morfología dental anómala (su estructura interna puede ser rara)

ENFERMEDAD PERIODONTAL Y OSTEOPOROSIS
Enfermedad Periodontal:
Es una enfermedad que afecta a las encías y a la estructura de soporte de los dientes.
La bacteria presente en la placa causa la enfermedad periodontal.
Si no se retira, cuidadosamente, todos los días con el cepillo y el hilo dental, la placa se endurece y se convierte en una substancia dura y porosa llamada cálculo (también conocida como sarro).
Las toxinas, que se producen por la bacteria en la placa, irritan las encías.
Al permanecer en su lugar, las toxinas provocan que las encías se desprendan de los dientes y se forman bolsas periodontales, las cuales se llenan de más toxinas y bacteria.
Conforme la enfermedad avanza, las bolsas se extienden y la placa penetra más y más hasta que el hueso que sostiene al diente se destruye.
Eventualmente, el diente se caerá o necesitará ser extraído.
Señas de enfermedad periodontal:
*Encías rojas, hinchadas que sangran
*Mal aliento o un sabor malo en la boca
*Dientes que cambian de posición
*Dientes flojos
*Pus que sale entre los dientes
*Encías que se están retirando
*Dolor leve, comezón o molestia en las encías
Osteoporosis:Es una enfermedad en la cual disminuye la cantidad de minerales en el hueso, por defecto en la absorción del calcio, lo que los vuelve quebradizos y susceptibles de fracturas y de microfracturas, así como anemia y ceguera.
La osteoporosis debilita los huesos y aumenta la posibilidad de fracturas.
Cualquier persona puede padecer osteoporosis, pero es común entre las mujeres de edad avanzada.
Casi la mitad de todas las mujeres y una cuarta parte de los hombres mayores de 50 años se fracturará un hueso debido a la osteoporosis.
Es la principal causa de fracturas óseas en mujeres después de la menopausia y ancianos en general.
La osteoporosis no tiene un comienzo bien definido y, hasta hace poco, el primer signo visible de la enfermedad acostumbraba a ser una fractura de la cadera, la muñeca o de los cuerpos vertebrales que originaban dolor o deformidad.
La deficiencia de calcio y vitamina D por malnutrición, así como el consumo de tabaco, alcohol, cafeína y la vida sedentaria incrementan el riesgo de padecer osteoporosis.
Entre los factores de riesgo se incluyen:
*El envejecimiento
*La complexión de poca talla y delgada
*Antecedentes familiares de osteoporosis
*Tomar ciertos medicamentos
*Ser una mujer de la raza blanca o asiática
*Tener osteopenia, que significa, menos masa muscular
La osteoporosis y la enfermedad periodontal se ha convertido en un problema de salud pública, que afecta a un gran número de hombres y mujeres con una incidencia que va aumentando directamente con la edad.

Es una enfermedad que afecta a las encías y a la estructura de soporte de los dientes.
La bacteria presente en la placa causa la enfermedad periodontal.
Si no se retira, cuidadosamente, todos los días con el cepillo y el hilo dental, la placa se endurece y se convierte en una substancia dura y porosa llamada cálculo (también conocida como sarro).
Las toxinas, que se producen por la bacteria en la placa, irritan las encías.
Al permanecer en su lugar, las toxinas provocan que las encías se desprendan de los dientes y se forman bolsas periodontales, las cuales se llenan de más toxinas y bacteria.
Conforme la enfermedad avanza, las bolsas se extienden y la placa penetra más y más hasta que el hueso que sostiene al diente se destruye.
Eventualmente, el diente se caerá o necesitará ser extraído.
Señas de enfermedad periodontal:
*Encías rojas, hinchadas que sangran
*Mal aliento o un sabor malo en la boca
*Dientes que cambian de posición
*Dientes flojos
*Pus que sale entre los dientes
*Encías que se están retirando
*Dolor leve, comezón o molestia en las encías
Osteoporosis:Es una enfermedad en la cual disminuye la cantidad de minerales en el hueso, por defecto en la absorción del calcio, lo que los vuelve quebradizos y susceptibles de fracturas y de microfracturas, así como anemia y ceguera.
La osteoporosis debilita los huesos y aumenta la posibilidad de fracturas.
Cualquier persona puede padecer osteoporosis, pero es común entre las mujeres de edad avanzada.
Casi la mitad de todas las mujeres y una cuarta parte de los hombres mayores de 50 años se fracturará un hueso debido a la osteoporosis.
Es la principal causa de fracturas óseas en mujeres después de la menopausia y ancianos en general.
La osteoporosis no tiene un comienzo bien definido y, hasta hace poco, el primer signo visible de la enfermedad acostumbraba a ser una fractura de la cadera, la muñeca o de los cuerpos vertebrales que originaban dolor o deformidad.
La deficiencia de calcio y vitamina D por malnutrición, así como el consumo de tabaco, alcohol, cafeína y la vida sedentaria incrementan el riesgo de padecer osteoporosis.
Entre los factores de riesgo se incluyen:
*El envejecimiento
*La complexión de poca talla y delgada
*Antecedentes familiares de osteoporosis
*Tomar ciertos medicamentos
*Ser una mujer de la raza blanca o asiática
*Tener osteopenia, que significa, menos masa muscular
La osteoporosis y la enfermedad periodontal se ha convertido en un problema de salud pública, que afecta a un gran número de hombres y mujeres con una incidencia que va aumentando directamente con la edad.

FLUOR EN ODONTOLOGIA
Aumenta la resistencia del diente a los ataques de los ácidos producidos por el metabolismo bacteriano, porque los fluoruros al combinarse con los cristales de hidroxiapatita del esmalte dan como resultado un esmalte mas duro.
Dando una estructura espacial mucho más ordenada, y es más resistente al ataque de los ácidos bacterianos.
Además el flúor favorece la remineralización del esmalte cuando ha sido atacado.
El flúor además impide la adhesión de la placa bacteriana en la superficie del esmalte.
Inhibe el metabolismo bacteriano, reduciendo la actividad bacteriana.
El flúor se absorbe por vía oral. Una vez que se toma por la dieta, se reparte por todo el organismo.
El fluor puede ser aplicado mediante la fluoración del agua de consumo, fluoración de la leche, fluoración de la sal.
También está indicado en suplementos de flúor en forma de tabletas o gotas
Esto hace que la caries disminuya hasta un 90%.
La aplicación de flúor hay que darla cuando han erupcionado los dientes a los seis meses aproximadamente.
El fluor puede ser aplicado sobre la superficie del diente, mediante dentríficos que contengan flúor.
Puede ser administrado directamente sobre el diente por un profesional o a traves de colutorios bucales.
La Intoxicación crónica por flúor se denomina Fluorosis, esto debido al aumento de la ingesta de flúor durante un tiempo determinado.
Esto puede suceder por vivir en un sitio donde el agua está fluorada en exceso, ingieran agua de pozos profundos o porque se tomen demasiadas tabletas de flúor.
La sintomatología depende de la cantidad tomada, aunque empieza con manchas en el esmalte de color blanquecinas o parduscas, continúa con fragilidad dental, el esmalte se vuelve áspero y termina con una hipercalcificación.

Dando una estructura espacial mucho más ordenada, y es más resistente al ataque de los ácidos bacterianos.
Además el flúor favorece la remineralización del esmalte cuando ha sido atacado.
El flúor además impide la adhesión de la placa bacteriana en la superficie del esmalte.
Inhibe el metabolismo bacteriano, reduciendo la actividad bacteriana.
El flúor se absorbe por vía oral. Una vez que se toma por la dieta, se reparte por todo el organismo.
El fluor puede ser aplicado mediante la fluoración del agua de consumo, fluoración de la leche, fluoración de la sal.
También está indicado en suplementos de flúor en forma de tabletas o gotas
Esto hace que la caries disminuya hasta un 90%.
La aplicación de flúor hay que darla cuando han erupcionado los dientes a los seis meses aproximadamente.
El fluor puede ser aplicado sobre la superficie del diente, mediante dentríficos que contengan flúor.
Puede ser administrado directamente sobre el diente por un profesional o a traves de colutorios bucales.
La Intoxicación crónica por flúor se denomina Fluorosis, esto debido al aumento de la ingesta de flúor durante un tiempo determinado.
Esto puede suceder por vivir en un sitio donde el agua está fluorada en exceso, ingieran agua de pozos profundos o porque se tomen demasiadas tabletas de flúor.
La sintomatología depende de la cantidad tomada, aunque empieza con manchas en el esmalte de color blanquecinas o parduscas, continúa con fragilidad dental, el esmalte se vuelve áspero y termina con una hipercalcificación.

LAS ENCIAS
Es la parte de la mucosa masticatoria que recubre el hueso alveolar y rodea la porción del cuello de los dientes.
La encía sana es de color rosa pálido, varía según las personas y se relaciona con la pigmentación cutánea.
Las personas más morenas suelen tener la encía más oscura.
La forma de la encía varía y depende del tipo de diente, su posición en la boca, la localización y tamaño del área de contacto entre los dientes.
Es de consistencia variable y no deslizable.
La encía puede ser dura, gruesa y con un gran número de depresiones (patrón de encía grueso) o bien blanda, fina y sin apenas depresiones (patrón de encía delgado).
El surco gingival es la hendidura o espacio poco profundo entre la encía y el diente en forma de “V”.
El sondaje periodontal consiste en la medición de este surco mediante la introducción de la sonda periodontal y el cálculo de la distancia que penetra.
Este es un parámetro diagnóstico importante.
La profundidad de penetración de la sonda en la bolsa depende de varios factores como son el tamaño y forma de la punta de la sonda, la fuerza y dirección de introducción de la sonda, la resistencia de los tejidos a la penetración y la convexidad del diente.
La encía adherida es la continuación de la marginal. Es firme y elástica.
El ancho de la encía adherida es la distancia entre la línea que separa la encía y la mucosa oral móvil (línea mucogingival) y la proyección a la superficie externa del fondo del surco gingival o de la bolsa periodontal.
La encía insertada aparece estrechamente unida al periostio del hueso alveolar y al cemento de la raíz por medio de fibras de tejido conectivo, que se entrecruzan en diversas direcciones.
Estos haces tienen las siguientes funciones: mantener la encía marginal adosada al diente, proporcionar la rigidez necesaria que soporte la fuerza de masticación sin separarse de la superficie dentaria y unir la encía marginal libre con el cemento de la raíz del diente.
La encía interdental ocupa el espacio entre los dientes por debajo del punto en que contactan.
La forma de la encía interdental está determinada por la relación de contacto entre los dientes, el ancho de las superficies dentarias adyacentes, la línea que separa la corona (parte visible del diente) y la raíz, y la presencia o ausencia de recesión gingival.
En los dientes anteriores la papila interdental posee una forma piramidal y está justo por debajo del punto de contacto, en tanto que en los molares existen dos papilas más aplanadas (una externa y una interna) y una depresión que las conecta.

La encía sana es de color rosa pálido, varía según las personas y se relaciona con la pigmentación cutánea.
Las personas más morenas suelen tener la encía más oscura.
La forma de la encía varía y depende del tipo de diente, su posición en la boca, la localización y tamaño del área de contacto entre los dientes.
Es de consistencia variable y no deslizable.
La encía puede ser dura, gruesa y con un gran número de depresiones (patrón de encía grueso) o bien blanda, fina y sin apenas depresiones (patrón de encía delgado).
El surco gingival es la hendidura o espacio poco profundo entre la encía y el diente en forma de “V”.
El sondaje periodontal consiste en la medición de este surco mediante la introducción de la sonda periodontal y el cálculo de la distancia que penetra.
Este es un parámetro diagnóstico importante.
La profundidad de penetración de la sonda en la bolsa depende de varios factores como son el tamaño y forma de la punta de la sonda, la fuerza y dirección de introducción de la sonda, la resistencia de los tejidos a la penetración y la convexidad del diente.
La encía adherida es la continuación de la marginal. Es firme y elástica.
El ancho de la encía adherida es la distancia entre la línea que separa la encía y la mucosa oral móvil (línea mucogingival) y la proyección a la superficie externa del fondo del surco gingival o de la bolsa periodontal.
La encía insertada aparece estrechamente unida al periostio del hueso alveolar y al cemento de la raíz por medio de fibras de tejido conectivo, que se entrecruzan en diversas direcciones.
Estos haces tienen las siguientes funciones: mantener la encía marginal adosada al diente, proporcionar la rigidez necesaria que soporte la fuerza de masticación sin separarse de la superficie dentaria y unir la encía marginal libre con el cemento de la raíz del diente.
La encía interdental ocupa el espacio entre los dientes por debajo del punto en que contactan.
La forma de la encía interdental está determinada por la relación de contacto entre los dientes, el ancho de las superficies dentarias adyacentes, la línea que separa la corona (parte visible del diente) y la raíz, y la presencia o ausencia de recesión gingival.
En los dientes anteriores la papila interdental posee una forma piramidal y está justo por debajo del punto de contacto, en tanto que en los molares existen dos papilas más aplanadas (una externa y una interna) y una depresión que las conecta.

PREVENCION EN BOCA DE TODOS
Ir al dentista es algo que generalmente no nos provoca hacer.
Siempre encontramos una buena excusa para aplazar nuestra visita y es común que no estemos acostumbrados a acudir si nada nos molesta o duele.
Queremos que reflexione acerca del siguiente concepto:
Acudiendo regularmente al dentista, se puede prevenir la aparición de las enfermedades de la boca y es posible darles tratamiento cuando recién aparecen y nos han causado relativamente pocos daños.
Acudiendo regularmente al dentista, se puede prevenir la aparición de las enfermedades de la boca y es posible darles tratamiento cuando recién aparecen y nos han causado relativamente pocos daños.
Así, los tratamientos que necesitemos seguramente serán sencillos y económicos, comparando con lo que sucedería si no vamos con frecuencia a un consultorio dental y dejamos que se produzcan en nuestra boca daños de mayor consideración.
Con el avance de la Odontología, no existe razón para que el tratamiento dental sea algo doloroso o molesto.
Con el avance de la Odontología, no existe razón para que el tratamiento dental sea algo doloroso o molesto.
Cada día los equipos, materiales e instrumental que utiliza el dentista son más cómodo y seguros para el paciente.
No deje pasar más tiempo y visite al odontólogo, pues por lo general las enfermedades de la boca son de naturaleza crónica y dañan progresivamente nuestros tejidos.
¿Por qué debo restaurar mis dientes?
No deje pasar más tiempo y visite al odontólogo, pues por lo general las enfermedades de la boca son de naturaleza crónica y dañan progresivamente nuestros tejidos.
¿Por qué debo restaurar mis dientes?
Toda pérdida de tejido dentario, ya sea por caries dental, golpe o desgaste, debe ser reparada y toda pieza dentaria perdida debe ser reemplazada, porque:
1. La pérdida de una parte del diente lo debilita, pudiendo causar molestias o dolor u originar una infección de la pulpa dentaria.
Lamentablemente, los dientes no tiene la capacidad de regenerarse por si solos.
Lamentablemente, los dientes no tiene la capacidad de regenerarse por si solos.
2. Al perderse un diente o varios, se rompe el equilibrio que normalmente existe en la boca para masticar adecuadamente.
Ello ocasiona progresivamente movimientos indeseables de los dientes cercanos y se desencadena un problema mayor que afecta a los tejidos que soportan a las piezas dentarias, los músculos de la masticación e incluso a la articulación de la mandíbula.
Existen muchas técnicas y materiales para restaurar satisfactoriamente sus piezas dentarias y remplazar los dientes perdidos, logrando excelentes resultados funcionales y estéticos.
Existen muchas técnicas y materiales para restaurar satisfactoriamente sus piezas dentarias y remplazar los dientes perdidos, logrando excelentes resultados funcionales y estéticos.
No descuide su boca.
Recuerde que mantener sus dientes sanos es mejor que tener que restaurarlos.

LOS DIENTES, CLASES , TIPOS Y FUNCIONES
Los dientes son órganos duros de tejido calcificado localizados dentro de la boca.
Es el tejido más duro del cuerpo
Están formados por dos partes: Corona que es la parte blanca que podemos ver y la Raíz o raíces, que es la parte que está dentro del hueso.
El esmalte: Es la parte blanca que recubre la corona, compuesto especialmente por sales de calcio.
La dentina: Es la parte que está debajo del esmalte en la corona y del cemento en la raíz, es un tejido menos duro que el esmalte y de color amarillento.
El nervio o pulpa: Es la parte blanda que se encuentra en el interior del diente, en una cavidad formada por la dentina.
La pulpa es el tejido encargado de nutrir y defender el diente, pues tiene vasos sanguíneos. Tiene también nervios que reaccionan a cualquier estímulo doloroso.
El cemento: Es la parte más externa y que remplaza al esmalte, la dentina. Igual que en la corona.
El nervio o pulpa es igual que en la corona
Para que sirven los dientes:
Para la masticación o trituración de los alimentos, indispensables para una buena digestión.
Para pronunciar bien las palabras y hablar correctamente.Para conservar la forma correcta de la cara y por lo tanto la buena presentación personal.
Para tener una buena salud general.
Para la salud psicológica y social.
Tipos:
Los incisivos son los dientes cuadrados, con borde afilado en la parte delantera y central de la boca.
Hay cuatro en la base y cuatro en la parte superior.
A los lados de los incisivos están los caninos afilados y largos; hay dos arriba y dos abajo.
Los caninos superiores suelen ser llamados colmillos.
Por detrás de los caninos se encuentran los premolares o bicúspides.
Hay dos grupos, o un total de cuatro premolares, en cada maxilar.
Los molares, situados por detrás de los premolares, tienen puntas y estrías. Hay 12 molares en la boca de un adulto: dos juegos de cada primer, segundo y tercer molar en los maxilares superior e inferior.
A los terceros molares se los llama muelas del juicio.
Las muelas del juicio se llaman así porque, como son los últimos dientes en salir, aparecen cuando una persona se está volviendo adulta y, supuestamente, tiene más juicio o sentido común.
En la actualidad, las muelas del juicio no cumplen una función importante, pero algunas personas creen que se desarrollaron hace miles de años, cuando la dieta humana consistía, fundamentalmente, de alimentos crudos que requerían más fuerza de masticación.
Pero como las muelas del juicio pueden desplazar a los otros dientes, es posible que el dentista deba extraerlas.
Esto sucede a menudo durante la adolescencia.
Es el tejido más duro del cuerpo
Están formados por dos partes: Corona que es la parte blanca que podemos ver y la Raíz o raíces, que es la parte que está dentro del hueso.
El esmalte: Es la parte blanca que recubre la corona, compuesto especialmente por sales de calcio.
La dentina: Es la parte que está debajo del esmalte en la corona y del cemento en la raíz, es un tejido menos duro que el esmalte y de color amarillento.
El nervio o pulpa: Es la parte blanda que se encuentra en el interior del diente, en una cavidad formada por la dentina.
La pulpa es el tejido encargado de nutrir y defender el diente, pues tiene vasos sanguíneos. Tiene también nervios que reaccionan a cualquier estímulo doloroso.
El cemento: Es la parte más externa y que remplaza al esmalte, la dentina. Igual que en la corona.
El nervio o pulpa es igual que en la corona
Para que sirven los dientes:
Para la masticación o trituración de los alimentos, indispensables para una buena digestión.
Para pronunciar bien las palabras y hablar correctamente.Para conservar la forma correcta de la cara y por lo tanto la buena presentación personal.
Para tener una buena salud general.
Para la salud psicológica y social.
Tipos:
Los incisivos son los dientes cuadrados, con borde afilado en la parte delantera y central de la boca.
Hay cuatro en la base y cuatro en la parte superior.
A los lados de los incisivos están los caninos afilados y largos; hay dos arriba y dos abajo.
Los caninos superiores suelen ser llamados colmillos.
Por detrás de los caninos se encuentran los premolares o bicúspides.
Hay dos grupos, o un total de cuatro premolares, en cada maxilar.
Los molares, situados por detrás de los premolares, tienen puntas y estrías. Hay 12 molares en la boca de un adulto: dos juegos de cada primer, segundo y tercer molar en los maxilares superior e inferior.
A los terceros molares se los llama muelas del juicio.
Las muelas del juicio se llaman así porque, como son los últimos dientes en salir, aparecen cuando una persona se está volviendo adulta y, supuestamente, tiene más juicio o sentido común.
En la actualidad, las muelas del juicio no cumplen una función importante, pero algunas personas creen que se desarrollaron hace miles de años, cuando la dieta humana consistía, fundamentalmente, de alimentos crudos que requerían más fuerza de masticación.
Pero como las muelas del juicio pueden desplazar a los otros dientes, es posible que el dentista deba extraerlas.
Esto sucede a menudo durante la adolescencia.

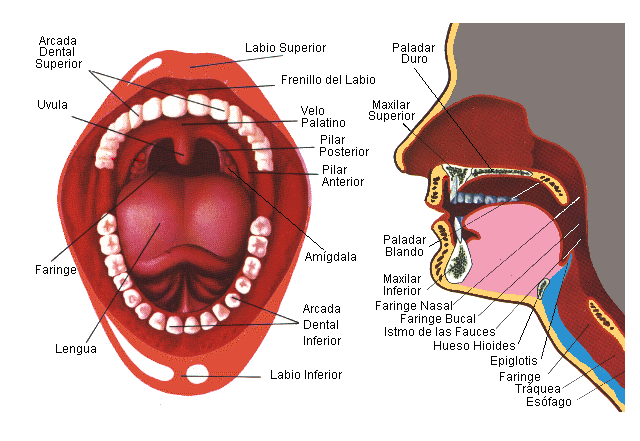
LA BOCA Y SUS PARTES
La boca humana está cubierta por los labios superior e inferior y desempeña funciones importantes en diversas actividades como el lenguaje y en expresiones faciales, como la sonrisa.
La boca es un gran indicador de la
La mucosa, por ejemplo, puede verse más clara, pálida o con manchas blancas, indicador de proliferaciones epiteliales.
La boca está revestida con membranas mucosas.
Al igual que la piel cubre y protege el exterior de nuestro cuerpo, las membranas mucosas cubren y protegen el interior del mismo. Las membranas mucosas producen moco, lo cual las mantiene húmedas.
La parte superior de la boca, cubierta con una membrana, se llama paladar.
La parte delantera consiste en una porción ósea denominada paladar duro, con una parte posterior carnosa que se denomina paladar blando.
El paladar duro separa la boca de la nariz que se encuentra por encima de ella.
El paladar blando forma una cortina entre la boca y la garganta en la parte posterior.
El paladar blando contiene la úvula, la parte carnosa que cuelga en la parte posterior de la boca.
Las amígdalas están ubicadas a cada lado de la úvula y parecen pilares gemelos que sostienen la abertura hacia la faringe.
Un haz de músculos se extiende desde la parte inferior de la boca para formar la lengua.
La superficie superior de la lengua está cubierta con diminutas protuberancias llamadas papilas.
Nuestras papilas gustativas se encuentran aquí. Hay cuatro clases de papilas gustativas agrupadas en ciertas áreas de la lengua y pueden sentir los sabores dulces, salados, agrios y amargos.
Tres pares de glándulas salivales en las paredes y la parte inferior de la boca secretan saliva, que contiene una enzima digestiva denominada amilasa que comienza la descomposición de los carbohidratos aún antes que los alimentos ingresen en el estómago.
Los labios están recubiertos de piel en la parte exterior y con membranas mucosas resbaladizas en el interior de la boca.
El músculo principal del labio, denominado orbicular, permite mover los labios.
La coloración rojiza de los labios proviene de los vasos sanguíneos subyacentes y por esto los labios pueden sangrar tan fácilmente si se lastiman.
La parte interna de los labios está conectada a las encías.
 salud del individuo.
salud del individuo.
La boca es un gran indicador de la
La mucosa, por ejemplo, puede verse más clara, pálida o con manchas blancas, indicador de proliferaciones epiteliales.
La boca está revestida con membranas mucosas.
Al igual que la piel cubre y protege el exterior de nuestro cuerpo, las membranas mucosas cubren y protegen el interior del mismo. Las membranas mucosas producen moco, lo cual las mantiene húmedas.
La parte superior de la boca, cubierta con una membrana, se llama paladar.
La parte delantera consiste en una porción ósea denominada paladar duro, con una parte posterior carnosa que se denomina paladar blando.
El paladar duro separa la boca de la nariz que se encuentra por encima de ella.
El paladar blando forma una cortina entre la boca y la garganta en la parte posterior.
El paladar blando contiene la úvula, la parte carnosa que cuelga en la parte posterior de la boca.
Las amígdalas están ubicadas a cada lado de la úvula y parecen pilares gemelos que sostienen la abertura hacia la faringe.
Un haz de músculos se extiende desde la parte inferior de la boca para formar la lengua.
La superficie superior de la lengua está cubierta con diminutas protuberancias llamadas papilas.
Nuestras papilas gustativas se encuentran aquí. Hay cuatro clases de papilas gustativas agrupadas en ciertas áreas de la lengua y pueden sentir los sabores dulces, salados, agrios y amargos.
Tres pares de glándulas salivales en las paredes y la parte inferior de la boca secretan saliva, que contiene una enzima digestiva denominada amilasa que comienza la descomposición de los carbohidratos aún antes que los alimentos ingresen en el estómago.
Los labios están recubiertos de piel en la parte exterior y con membranas mucosas resbaladizas en el interior de la boca.
El músculo principal del labio, denominado orbicular, permite mover los labios.
La coloración rojiza de los labios proviene de los vasos sanguíneos subyacentes y por esto los labios pueden sangrar tan fácilmente si se lastiman.
La parte interna de los labios está conectada a las encías.
 salud del individuo.
salud del individuo.
LA CARIES
Las caries
FACTOR QUE INTERVIENE EN LA FORMACIONE DE CARIES
• Hábitos alimenticios no balanceados.
• Higiene dental deficiente.
• No asistir a consulta odontológica periódicamente.
• Hábitos alimenticios no balanceados.
• Higiene dental deficiente.
• No asistir a consulta odontológica periódicamente.
SINTOMAS
• El principal síntoma es el dolor, cuando ya esta avanzada la enfermedad.
• El principal síntoma es el dolor, cuando ya esta avanzada la enfermedad.
TRATAMIENTO
• Es competencia del odontólogo y consiste en la eliminación de toda la estructura del diente afectada y luego el selle con una obturación temporal o definitiva.
La caries es una enfermedad multifactorial que se caracteriza por la destrucción de los tejidos del diente como consecuencia de la desmineralización provocada por los ácidos que genera la placa bacteriana a partir de los restos de alimentos, que se exponen a las bacterias que fabrican ese ácido, de la dieta.
La destrucción química dental se asocia a la ingesta de azúcares y ácidos contenidos en bebidas y alimentos.
La caries dental se asocia también a errores en las técnicas de higiene así como pastas dentales inadecuadas, falta de cepillado dental, ausencia de hilo dental, así como también con una etiología genética. Se estudia aún la influencia del pH de la saliva en relación a la caries.
Tras la destrucción del esmalte ataca a la dentinay alcanza la pulpa dentaria produciendo su inflamación, pulpitis, y posterior necrosis (muerte pulpar).
Si el diente no es tratado puede llevar posteriormente a la inflamación del área que rodea el ápice (extremo de la raíz) produciéndose una periodontitis apical, y pudiendo llegar a ocasionar un absceso, una celulitis o incluso una angina de Ludwig.

IMPORTANCIA DE LOS DIENTES DE "LECHE" O DENTICION PRIMARIA
La importancia de los dientes de leche es vital para que nuestro hijo pueda masticar correctamente durante los primeros años, ya que en estos años el desarrollo es muy importante y una buena alimentación requiere también una buena dentadura.
Ya sabemos que las bacterias de la caries intentan colonizar los dientes desde la aparición de éstos y una falta de higiene junto a un exceso de azúcar propicia que los dientes de leche puedan incluso llegar a perderse.
Claro que podríamos decir que como son de leche no pasa nada, porque volverán a salir y esto es un error, ya que para el pequeño son necesarias todas las piezas dentales, no sólo para comer, también para poder pronunciar correctamente.
Ya que en la pronunciación, interviene la perfecta coordinación entre lengua, labios y dientes.
Tener unos dientes de leche sanos, permite a nuestro hijo un recambio dentario correcto, pues la pérdida antes de tiempo puede originar problemas ortodóncicos.
Una buena higiene bucal siempre ayudará a tu hijo a adquirir esa conducta higiénica adecuada que mantendrá toda su vida y que será muy beneficiosa para él.
Los dientes primarios (comúnmente llamados dientes de leche) actúan en su niño de la misma manera en que funcionan los dientes permanentes en nosotros los adultos: para masticar, hablar y por la estética.
El niño tiene 20 dientes primarios de los cuales algunos permanecerán en la boca aproximadamente hasta los 13años.
Estos dientes son más pequeños y menor cantidad respecto a los permanentes, ya que los maxilares y la boca de su hijo son pequeñas comparada con lo que será en el crecimiento.
Para conseguir un crecimiento y desarrollo normal en cada etapa, es importante proporcionarle a su hijo alimentos nutritivos y procurar que el diente permanezca libre de dolor e infección.
El dolor y la infección pueden ser causados por descuido de los dientes primarios.

Ya sabemos que las bacterias de la caries intentan colonizar los dientes desde la aparición de éstos y una falta de higiene junto a un exceso de azúcar propicia que los dientes de leche puedan incluso llegar a perderse.
Claro que podríamos decir que como son de leche no pasa nada, porque volverán a salir y esto es un error, ya que para el pequeño son necesarias todas las piezas dentales, no sólo para comer, también para poder pronunciar correctamente.
Ya que en la pronunciación, interviene la perfecta coordinación entre lengua, labios y dientes.
Tener unos dientes de leche sanos, permite a nuestro hijo un recambio dentario correcto, pues la pérdida antes de tiempo puede originar problemas ortodóncicos.
Una buena higiene bucal siempre ayudará a tu hijo a adquirir esa conducta higiénica adecuada que mantendrá toda su vida y que será muy beneficiosa para él.
Los dientes primarios (comúnmente llamados dientes de leche) actúan en su niño de la misma manera en que funcionan los dientes permanentes en nosotros los adultos: para masticar, hablar y por la estética.
El niño tiene 20 dientes primarios de los cuales algunos permanecerán en la boca aproximadamente hasta los 13años.
Estos dientes son más pequeños y menor cantidad respecto a los permanentes, ya que los maxilares y la boca de su hijo son pequeñas comparada con lo que será en el crecimiento.
Para conseguir un crecimiento y desarrollo normal en cada etapa, es importante proporcionarle a su hijo alimentos nutritivos y procurar que el diente permanezca libre de dolor e infección.
El dolor y la infección pueden ser causados por descuido de los dientes primarios.

SIDA Y ODONTOLOGIA
Medidas para prevenir el SIDA en consultorios y clínicas dentales.
El cuidado dental rutinario involucra exposición a saliva y sangre, por lo tanto la posibilidad de exposición a la infección por el VIH. El CDC publica recomendaciones para el control de la infección en la práctica dental.
El personal que labora en el consultorio odontológico debe adoptar los siguientes procedimientos con todos los pacientes.
Procedimientos en el consultorio.
El odontólogo y el personal auxiliar de odontología deben usar mandil, mascarilla y lentes protectores, así como guantes durante todos los exámenes que realice.
Los guantes deben ser usados solo una vez, utilizando guantes nuevos con cada paciente, estos guantes no deben ser lavados.
Esterilización
Debe utilizarse la mayor cantidad de dispositivos desechables. Los autoclaves de vapor, esterilizadores de vapor o las unidades de calor, pueden ser utilizadas para esterilizar todas las piezas de mano y sus partes no pueden ser esterilizadas en frío y deben ser esterilizadas con calor de acuerdo a las instrucciones del fabricante.
Deben lavarse los instrumentos con agua por 20-30 segundos antes de ser sometidos a esterilización. Cuando no es posible la esterilización, deben usarse soluciones de glutaraldehido como desinfectante. Estas soluciones deben cambiarse de acuerdo a las recomendaciones del fabricante para mantener su efectividad.
Las superficies en contacto con sangre o saliva deben ser desinfectadas con soluciones diluidas de hipoclorito de sodio (1/10 a 1/100), dependiendo de la cantidad de material presente en la superficie y con soluciones yodadas. Las aplicaciones repetidas de soluciones cloradas pueden dañar algunas superficies. El personal auxiliar no debe manejar agujas y solo deben colocarlas en los contenedores especiales para objetos punzo-cortantes. Todo el material de desperdicio deberá ser colocado en bolsas de plástico, las cuales se manejaran de acuerdo a las leyes locales.
También el ambiente de los consultorios debería estar acondicionado con equipos que purifiquen el aire.
Impresiones
Las impresiones deben ser desinfectadas en soluciones yodadas antes que el modelo sea vertido. La mayor parte de materiales de impresión toleran este procedimiento.
Tratamiento dental
El riesgo de contraer o diseminar la infección por el VIH a través del tratamiento dental es muy bajo. La negativa de ofrecer tratamiento dental a los portadores conocidos de la infección por el VIH sólo alienta a los pacientes a mentir acerca de su historial médico. Todos los pacientes, si son portadores asintomático de la infección por el VIH o sintomáticos, deben tener acceso al tratamiento dental

ODONTOLOGIA BIOENERGETICA
La odontología bioenergetica desempeña en la actualidad un papel preponderante dentro del desarrollo de la medicina biológica; es la odontología del nuevo siglo; pues en la cavidad oral puede encontrarse el punto de partida o el factor desencadenante de una enfermedad sistémica, o puede ser el sitio a través del cual el organismo refleja una patología a distancia. Es necesario tener en cuenta que el ser humano es una unidad integral que todo esta inter.-relacionado a través del Sistema Básico de Pishinger y dentro de una unidad la boca con todo su contenidos de vital importancia debemos de tener en cuenta que al trabajar sobre una pieza dental trabajamos sobre todo esa unidad vital y que sino lo hacemos con criterio biológico y de la mejor manera posible podemos causar un desequilibrio de las fuerzas vital, por lo tanto una enfermedad.

¿QUÉ CARACTERISTICAS TIENE LA ODONTOLOGIA BIONERGETICA?
La odontología bioenergetica minimiza o excluye el uso de medicamentos con base química, ocasionalmente generadora de efectos secundarios a corto o largo plazo, para el tratamiento de las afecciones y problemas de salud, utilizando como alternativa, procedimientos no agresivos como la homotoxicologia, la medicina biológica, la terapia neural, la terapia antihomotoxica, etc.
En odontología neurofocal se realiza la testación personalizada de materiales: con el aparto del Dr Voll o Dermatron se realiza una testación previa de los materiales utilizados en odontología para determinar la tolerancia que cada paciente tiene y así emplear aquellos materiales compatibles con su organismo, o sea se pone en practica el principio fundamental de la medicina biológica que es la “individualidad del ser”.
La odontología bioenergetica propone una conjunción de métodos para ahondar en la carencia de salud del paciente y personalizar su tratamiento.
Con esto no quiero decir que la odontología que se viene haciendo es mala, sino que ya es hora de que empecemos a pensar que los dientes hacen parte del organismo y que están conectados con el, todo lo que hagamos en los dientes repercutirá en el cuerpo humano.
La única diferencia entre la odontología convencional y la bioenergética, neurofocal u holistica “radica en la actitud personal del odontólogo”, y en ningún caso son excluyentes una de la otra.
Algunos profesionales de la salud como ser los médicos en ocasiones encuentran dificultades en el éxito de sus tratamientos debido a obstáculos a los cuales se demoninan “campos interferentes energéticos”.
¿QUÉ IMPORTANCIA TIENEN LOS DIENTES EN MI SALUD GENERAL?
Los dientes tienen una relación directa con la salud general del individuo. Es muy importante que conservemos los dientes sanos y una correcta oclusión (mordida) lo que permite tener una adecuada masticación, buena vocalizacion y estética.
A demás de esto desde el punto de vista de odontología bioenergetica los dientes actúan como moduladores energéticos entre los diferentes órganos y sistemas.
Cuando el odontólogo no relaciona al diente con todo el paciente sino que ve al paciente como un gran diente y cree que puede poner cualquier material sin que puede afectar a todo el organismo, esta desconociendo al integridad del ser humano.
Una persona que pose un buen estado bucodental refleja una buena salud general.

LASER EN ODONTOLOGIA
Las investigaciones tendieron a buscar una herramienta capaz de mejorar las técnicas tradicionales y reemplazar al instrumental rotatorio de uso odontológico (torno o turbina).
Recién en 1997 se aprobó la utilización del láser de Erbio sobre tejidos duros (diente)".
Hasta ese momento, todos los láseres utilizados, resultaron ser muy útiles para su aplicación en tejidos blandos bucales (encías, frenillos, mucosas, etc.) siendo, por ende su mayor difusión en el campo de la cirugía y la estomatología.
El láser es altamente energético, con propiedades específicas, y con la capacidad de interactuar con el tejido irradiado consiguiendo un efecto terapéutico.
En el caso de la caries dental, el haz de luz incide sobre el diente y elimina la zona enferma exclusivamente en forma superficial y pulsátil, siendo absolutamente segura su utilización.
Por otra parte, al ser su acción selectiva y puntual, se consiguen cavidades sumamente pequeñas y conservadoras, sin necesidad de desgastar grandes cantidades de tejido dentario sano.
Estas cavidades son restauradas con Luz Halógena y materiales estéticos.
La acción del láser sobre el diente, al ser superficial, nos brinda como beneficio la casi innecesaria aplicación de anestesia, sin los consiguientes riesgos, sin pinchazos, y sin la desagradable sensación de adormecimiento.
Las cirugías con láser se desarrollan en campo seco y limpio, libre de microorganismos, con incisiones claras y nítidas y con menor necesidad de anestésicos.
Generalmente no es necesaria la sutura. Los post-operatorios no presentan dolor, con mínimo o ausencia de edema e inflamación, con una cicatrización más rápida y sin retracción posterior.
En cuanto a los tejidos duros las ventajas biológicas son un gran respeto por las estructuras dentarias sanas, con un incremento en el sellado marginal lo cual nos evita la filtración marginal, y sin posibilidad de recidivas por presencia de restos bacterianos en el piso cavitario.
Mayor eficiencia en la práctica y mejores logros estéticos. Prácticamente no se necesita anestesia, con lo cual pueden tratarse varios cuadrantes en una sesión.

Recién en 1997 se aprobó la utilización del láser de Erbio sobre tejidos duros (diente)".
Hasta ese momento, todos los láseres utilizados, resultaron ser muy útiles para su aplicación en tejidos blandos bucales (encías, frenillos, mucosas, etc.) siendo, por ende su mayor difusión en el campo de la cirugía y la estomatología.
El láser es altamente energético, con propiedades específicas, y con la capacidad de interactuar con el tejido irradiado consiguiendo un efecto terapéutico.
En el caso de la caries dental, el haz de luz incide sobre el diente y elimina la zona enferma exclusivamente en forma superficial y pulsátil, siendo absolutamente segura su utilización.
Por otra parte, al ser su acción selectiva y puntual, se consiguen cavidades sumamente pequeñas y conservadoras, sin necesidad de desgastar grandes cantidades de tejido dentario sano.
Estas cavidades son restauradas con Luz Halógena y materiales estéticos.
La acción del láser sobre el diente, al ser superficial, nos brinda como beneficio la casi innecesaria aplicación de anestesia, sin los consiguientes riesgos, sin pinchazos, y sin la desagradable sensación de adormecimiento.
VENTAJAS
Las cirugías con láser se desarrollan en campo seco y limpio, libre de microorganismos, con incisiones claras y nítidas y con menor necesidad de anestésicos.
Generalmente no es necesaria la sutura. Los post-operatorios no presentan dolor, con mínimo o ausencia de edema e inflamación, con una cicatrización más rápida y sin retracción posterior.
En cuanto a los tejidos duros las ventajas biológicas son un gran respeto por las estructuras dentarias sanas, con un incremento en el sellado marginal lo cual nos evita la filtración marginal, y sin posibilidad de recidivas por presencia de restos bacterianos en el piso cavitario.
Mayor eficiencia en la práctica y mejores logros estéticos. Prácticamente no se necesita anestesia, con lo cual pueden tratarse varios cuadrantes en una sesión.

LAS ENFERMEDADES CARDIACAS Y SU RELACION CON LAS ENFERMEDADES PERIODONTALES
Sin embargo, la enfermedad cardiaca es la asesina número uno en los Estados Unidos. También es una causa importante de discapacidad.
Existen muchas formas distintas de la enfermedad cardiaca. La causa más común de la enfermedad cardiaca es el estrechamiento o bloqueo de las arterias coronarias, los vasos sanguíneos que suministran sangre al propio corazón.
A esto se le llama enfermedad de las arterias coronarias y se desarrolla lentamente con el transcurso del tiempo. Es la causa más importante por la cual las personas sufren infartos .
Otros tipos de problemas cardíacos pueden ocurrir en las válvulas del corazón, o el corazón puede no latir bien a causa de una insuficiencia cardiaca.
Ciertas personas nacen con una enfermedad cardiaca.
Usted puede reducir el riesgo de padecer una enfermedad cardiaca tomando medidas para controlar los factores que lo ponen en un mayor riesgo:
- Controle su presión arterial
- Disminuya su colesterol
- No fume
- Haga suficiente ejercicio
Las infecciones bucales, y específicamente las enfermedades periodontales, han atraído la atención de muchos investigadores en las 2 últimas décadas como un posible factor de riesgo para enfermedades cardiovasculares , diabetes , desenlaces desfavorables del embarazo , enfermedades respiratorias 4 y de ciertos tipos de cáncer,
La asociación entre infecciones periodontales y sus efectos en la salud sistémica ha determinado la urgente necesidad de que los odontólogos trabajen en colaboración estrecha con los demás profesionales de la salud, como médicos, enfermeras, nutriólogos y educadores de salud.
El trabajo mancomunado de todos los profesionales responsables de la salud redundará en medidas más efectivas de prevención de enfermedades sistémicas y en mejor calidad de vida para las personas.
La asociación entre infecciones periodontales y sus efectos en la salud sistémica ha determinado la urgente necesidad de que los odontólogos trabajen en colaboración estrecha con los demás profesionales de la salud, como médicos, enfermeras, nutriólogos y educadores de salud.
El trabajo mancomunado de todos los profesionales responsables de la salud redundará en medidas más efectivas de prevención de enfermedades sistémicas y en mejor calidad de vida para las personas.
BRUXISMO Y TERAPIA DE MODIFICACION DE CONDUCTA
El bruxismo es una parafunción que origina una patología alarmante por conducta anómala (apretamiento o rechinamiento, o ambos).
Los resultados del mismo en estética dental y prótesis son temidos por los clínicos.Teorías oclusales y psicológicas han sido enunciadas para explicar la etiología de la bruxomanía.
Derivadas de aquéllas, terapias oclusales y psicológicas son aplicadas aisladamente o en suma para tratamiento del bruxómano.
Las férulas de descarga son el tratamiento comodín reversible de una amplia patología odontoestomatológica, desde la disfunción temporo-mandibular en cualquiera de sus manifestaciones hasta el bruxismo.
Las férulas pretenden una relajación muscular con el consiguiente reposicionamiento condíleo.Su mecanismo de acción permanece controvertido.
La efectividad terapéutica mostrada hace que su utilización sea amplia aunque algunos autores la cuestionan
.Diversos estudios abogan por futuras investigaciones que aclaren la etiología de la disfunción témporo mandibular (TMD) y bruxismo, de modo que puedan ser desarrollados tratamientos causales específicos.
Las férulas de descarga presentan problemas derivados principalmente de la dificultad para la fonación normal lo que obstaculiza la adecuada relación social de los pacientes.
El obturador nasal transicional es una propuesta alternativa o complementaria a las férulas de descarga como tratamiento de las parafunciones desde el punto de vista psicológico mediante la aplicación de terapias de modificación de conducta.
Se trata de un sencillo dispositivo de nuestra propia investigación, que hemos normalizado en tres tamaños o tallas estándar para simplificar su uso por profesionales y pacientes, que motivará en un corto espacio de tiempo una modificación de la conducta bruxómana y una reeducación a la normalidad oclusal, con el beneficio consecuente para la salud oral.
Los resultados del mismo en estética dental y prótesis son temidos por los clínicos.Teorías oclusales y psicológicas han sido enunciadas para explicar la etiología de la bruxomanía.
Derivadas de aquéllas, terapias oclusales y psicológicas son aplicadas aisladamente o en suma para tratamiento del bruxómano.
Las férulas de descarga son el tratamiento comodín reversible de una amplia patología odontoestomatológica, desde la disfunción temporo-mandibular en cualquiera de sus manifestaciones hasta el bruxismo.
Las férulas pretenden una relajación muscular con el consiguiente reposicionamiento condíleo.Su mecanismo de acción permanece controvertido.
La efectividad terapéutica mostrada hace que su utilización sea amplia aunque algunos autores la cuestionan
.Diversos estudios abogan por futuras investigaciones que aclaren la etiología de la disfunción témporo mandibular (TMD) y bruxismo, de modo que puedan ser desarrollados tratamientos causales específicos.
Las férulas de descarga presentan problemas derivados principalmente de la dificultad para la fonación normal lo que obstaculiza la adecuada relación social de los pacientes.
El obturador nasal transicional es una propuesta alternativa o complementaria a las férulas de descarga como tratamiento de las parafunciones desde el punto de vista psicológico mediante la aplicación de terapias de modificación de conducta.
Se trata de un sencillo dispositivo de nuestra propia investigación, que hemos normalizado en tres tamaños o tallas estándar para simplificar su uso por profesionales y pacientes, que motivará en un corto espacio de tiempo una modificación de la conducta bruxómana y una reeducación a la normalidad oclusal, con el beneficio consecuente para la salud oral.

ODONTOLOGIA EN LA GESTACION
En muchos de los procedimientos dentales se utilizan implementos que de alguna manera podrían afectar en forma negativa al bebé. Entre ellos, algunas radiaciones a la hora de tomar las radiografías, algunos medicamentos. También se señala que el dolor y el estrés que provocan determinados tratamientos serían poco recomendables.
Habitualmente escuchamos que durante el embarazo es posible que a las mujeres se le caiga alguna pieza dental, otros son más extremistas y dicen que con cada embarazo la mujer debería perder al menos un diente, debido a que el calcio que se necesita para satisfacer las necesidades de la guagua sería extraído de ellos. Sin embargo, los especialistas afirmamos que esto no tiene ninguna base científica. Pero cuando se está embarazada, sí se producen algunos cambios en la boca y dientes de la mujer.
Se señala como la enfermedad más frecuente de la mujer embarazada, la enfermedad periodontal, en cuya aparición confluyen factores como la mala higiene, algunos cambios hormonales y vasculares que harían más sensibles e irritables las encías, por ejemplo.
En cuanto a los medicamentos, es muy delicado el uso de ellos, sobre todo durante los primeros tres meses de gestación, porque podrían afectar directamente al feto.
PRINCIPALES AFECCIONES
Alteraciones Gingivales: Generalmente aparecen durante el segundo mes de embarazo, los especialistas señalamos que esta afección se debería al aumento de progesterona o también a cambios hormonales, influye además la mala higiene y el cambio de pH salival ( Grado de acidez o alcalinidad de la saliva ).
A medida que estos cambios van aumentando con el embarazo, se incrementa también esta alteración que se presenta con un aumento en el volumen de la encía, sangramiento de éstas, y en algunos casos más avanzados también halitosis y sensación de boca sucia.
Problemas en la mucosa oral: Una de estas alteraciones que no es muy común, es el granuloma de la embarazada, y suele estar asociado a la presencia de gingivitis. Aparece generalmente en el segundo trimestre de gestación, y se presenta como papilas interdentarias inflamadas, que generalmente sangran si se tocan; según algunas investigaciones en su aparición confluyen el aumento de estrógenos y progesterona.
Las aftas también son comunes en algunas mujeres embarazadas, pero éstas generalmente desaparecen durante la gestación. En tanto, en otras se produce una multiplicación de éstas.
Alteraciones dentarias: Se estima, aunque no es una situación totalmente aceptada, que el cambio de la composición de la saliva, los vómitos, el reflujo, los cambios de dieta y horarios de comida, podrían influir en la aparición de caries en las mujeres embarazadas. Por otra parte, erróneamente se tiende a pensar que la descalcificación de los dientes se debe a la mayor exigencia de calcio durante el embarazo; sin embargo, el calcio de los dientes generalmente permanece en forma cristalina y permanente en los dientes de la mujer

GOLPES EN LA CARA Y SUS CONCECUENCIAS
Los golpes en la cara y boca pueden lesionar dientes y/o tejidos de soporte.
Al recibir un golpe debes acudir a control odontológico ya que muchas veces aun cuando no te percates de algún daño en el momento del accidente, pueden aparecer secuelas posteriores en el tiempo, entre otros, oscurecimiento de dientes (dientes grises o negros) e infecciones.
Producto de esos golpes también se originan fracturas de coronas, raíces o ambas, movilizaciones de dientes, lesiones de hueso y encías, e incluso perdida, por desalojo, de uno o mas dientes.
Sobre todo en la ultima situación es de suma importancia acudir a un odontólogo antes de 1 hora después de ocurrido el accidente para mejorar el pronostico y tener la posibilidad de reposicionar el diente desalojado y no perderloLesiones en la caraTambién son siempre por traumatismo directo.
Entre las más frecuentes se encuentran las dentarias y las nasales, aunque las más graves por sus consecuencias son las de los ojos.Fracturas dentales
Se han reducido mucho con la aparición de los protectores bucales, aunque la incomodidad de su uso hace que se vean muy pocos en las instalaciones deportivas.
En ningún caso implican una lesión grave ni que requiera urgencia en su tratamiento, excepto por el nerviosismo que produce el roce de la lengua contra un diente partido.
Es importante valorar la deglución o no de las partes dentarias fracturadas, porque en traumatismos bruscos que provocan inconsciencia conviene buscar esos trozos dentro de la boca.
Especial significación tienen las heridas incisas producidas por los dientes en la piel de otro deportista, pues siempre requieren tratamiento antibiótico y la correspondiente vacunación antitetánica.
Fracturas nasalesLas contusiones nasales sangran con mucha facilidad, tanto si conllevan fractura de huesos propios o de tabique como si sólo afectan a partes blandas.
El peligro de estas lesiones está en la hemorragia y la ingestión de sangre por vía respiratoria o digestiva, si el traumatismo produce conmoción.Por ello, detener el sangrado es el primer objetivo.
Las más frecuentes se dan en los deportes de pelota, por contusión directa o roce, aunque también puede generarlas el oponente con los dedos.Las lesiones van desde la frecuente herida en el globo ocular, con sangre o no en la cámara anterior, hasta la luxación del cristalino (deformidad brusca de la lente que realiza el ajuste de la visión en el ojo), o la más grave de desprendimiento de retina (separación brusca de los receptores del nervio óptico).
En todos los casos el diagnóstico y la reducción deben ser precoces para evitar la rápida solidificación de fracturas inestables.
_dentro.jpg)
EL PACIENTE ESPECIAL EN ODONTOLOGIA
Discapacitado es aquella persona cuya condición psicológica, expresión social, juego y trabajo están comprometidos por problemas físicos y/o mentales, y que le impide alcanzar su pleno potencial.
Algunas condiciones discapacitantes van acompañadas por problemas dentarios severos. La capacidad masticatoria de muchos discapacitados está tan comprometida que se los alimenta con una dieta blanda, que en la mayoría de los casos es altamente cariogénica.
Muchos discapacitados permanecieron gran parte de su vida institucionalizados y no recibieron la atención odontológica de rutina.
Las personas discapacitadas presentan un desafío y requiere preparación especial antes que el odontólogo y su personal puedan brindarles una atención aceptable.
Muchos odontólogos se sienten incómodos en el tratamiento de éstas personas, siendo un problema y una para el tratamiento esencial.
Actualmente, en lo que respecta a la odontología existen profesionales interesados de manera individual, pero aún en el ámbito institucional dista mucho de lo deseado.
En Latinoamérica existe falta de recursos tanto económicos como humanos, aún en establecimientos de alta complejidad, con la de que la formación de profesionales odontológicos es deficiente para cubrir acciones preventivas y tratamiento en personas con discapacidad, en la mayoría de los casos.
En un gran número de facultades de odontología no se tratan estos conceptos, así los alumnos egresan, por lo general, con escaso o ningún conocimiento para el abordaje o tratamiento de personas discapacitadas.
Según los datos de la Organización Mundial de la Salud (O.M.S.), las dos terceras partes de la población deficiente no recibe atención bucodental alguna. Se han planteado varias razones pos las cuales ocurre:
- Algunos odontólogos se rehusan a tratar a los pacientes discapacitados en su consultorio
- Los odontólogos no están equipados para manejar problemas especiales que el paciente impedido pueda presentar.
- Los programas de estudio de algunas facultades no incluyen el tratamiento al paciente impedido.
- Hay falta de información sobre las necesidades odontológicas del paciente.
- Los servicios odontológicos han sido omitidos de muchos programas de salud
- Posible apatía de los padres y/o cuidador ante las necesidades odontológicas del discapacitado debido grandes a las necesidades educacionales, médicas, etc.
- Falta de conciencia de la prevención de parte de los padres y/o educador.
- Falta de coordinación entre médicos y odontólogos para proporcionar al paciente un estado de salud total

QUE ES UNA FISTULA INTRAORAL
Es una conexión anormal entre un órgano, un vaso o el intestino y otra estructura.
Generalmente, las fístulas son el producto de traumas o cirugías, pero también pueden resultar de infecciones o inflamaciones.
La enfermedad intestinal inflamatoria, como la colitis ulcerativa o la enfermedad de Crohn, es un ejemplo de una enfermedad que conduce a la formación de fístulas entre dos asas intestinales (fístula entero-entérica) o entre el intestino y la piel (fístula enterocutánea).
Asimismo, un trauma puede llevar a la formación de fístulas entre arterias y venas (fístulas arteriovenosas)
Algunos tipos de fístulas son:
*Ciegas:
Están abiertas en un solo extremo, pero conectadas a dos estructuras
Completas:
Tienen orificios tanto externos como internos.
*En herradura:
Conectan el ano a uno o más puntos de la superficie cutánea después de circundar el recto.
Incompletas:
Que son un tubo cutáneo cerrado en su interior que no se conecta con ningún órgano ni estructura interna.
Están abiertas en un solo extremo, pero conectadas a dos estructuras
Completas:
Tienen orificios tanto externos como internos.
*En herradura:
Conectan el ano a uno o más puntos de la superficie cutánea después de circundar el recto.
Incompletas:
Que son un tubo cutáneo cerrado en su interior que no se conecta con ningún órgano ni estructura interna.

Suscribirse a:
Entradas (Atom)


